Het aantal aanvragen voor erkenning van een beroepsziekte is nog nooit zo hoog geweest. Toch is het aantal vergoedingen nog nooit zo laag geweest. Beroepsziektes beter vergoeden is nochtans cruciaal voor een betere preventie van gezondheidsrisico’s.

Stel je een arbeider voor die na jaren werken in een lawaaierige fabriek stilaan zijn gehoor verliest. Of een poetshulp die door repetitieve bewegingen en ongunstige werkhoudingen een invaliderende peesontsteking ontwikkelt. Zulke aandoeningen, die rechtstreeks door het werk worden veroorzaakt, noemen we beroepsziekten. In België geven ze recht op een gunstigere vergoeding dan via de gewone ziekteverzekering, omdat ze erkend zijn als werkgerelateerd.
Toch worden we geconfronteerd met een aanzienlijke onderrapportage en ondererkenning van deze aandoeningen door Fedris, het federaal agentschap voor beroepsrisico’s. Nochtans zijn de cijfers duidelijk: twee op de drie werknemers met een langdurige ziekte hebben die te danken aan hun arbeidsomstandigheden (burn-out, musculoskeletale aandoeningen, enzovoort). 1

Hoe zit het vandaag met de vergoedingen? Welke criteria hanteert Fedris, en welke mechanismen maken de erkenning van een beroepsziekte zo moeilijk, soms zelfs onmogelijk? Hoe kunnen we werkgevers ertoe aanzetten om in hun bedrijf werk te maken van preventie? Op die vragen zoekt dit artikel een antwoord.
Deze analyse past in een context waarin de regering-De Wever-Rousseau steeds meer maatregelen neemt en uitspraken doet om zieken te activeren en te besparen. In het regeerakkoord van eind november 2025 worden de verwachte besparingen op arbeidsongeschiktheid geschat op 1,9 miljard euro.
- 1 Preventie en vergoeding van beroepsziektes : Een systeem geboren uit sociale strijd
- 2 De hervorming van 1963
- 3 De hervorming van 1990 en het open lijstsysteem
- 4 Van erkenning van beroepsziektes naar echte preventie
- 5 Paradox: Meer aanvragen, minder vergoedingen
- 6 Blootstelling aan risico, sleutelcriterium voor afwijzingen
- 7 Onduidelijke erkenningscriteria en hun totstandkoming
- 8 Andere criteria uitwerken
- 9 Betere erkenning voor betere preventie
- 10 Conclusie
De bescherming tegen beroepsziekten is historisch gegroeid uit sociale strijd. De grote stakingen van 1886 leidden tot belangrijke sociale hervormingen, waaronder het verbod op kinderarbeid, de erkenning van arbeidsongevallen en de oprichting van de arbeidsinspectie.
In 1927 voerde België een systeem in voor de vergoeding van beroepsziekten. Dat was een cruciale stap in de bescherming van werknemers. Aanvankelijk erkende het systeem slechts drie beroepsziekten: aandoeningen veroorzaakt door blootstelling aan lood, kwik of een besmet dier. Ze werden vergoed via een ziekenfonds dat uitsluitend werd gefinancierd door zogenoemde ‘risicovolle’ werkgevers.
Geleidelijk werden andere aandoeningen aan de lijst toegevoegd, maar het aantal erkenningen — en dus het aantal vergoede zieken — bleef bijzonder laag. Het systeem erkende bijvoorbeeld niet de beroepsziekten van mijnwerkers, zoals silicose (een longziekte veroorzaakt door inademing van silicaatstof) en longkanker. Nochtans was silicose in die periode dé beroepsziekte bij uitstek. 2
Het aantal aanvragen voor erkenning van een beroepsziekte is nog nooit zo hoog geweest. Toch is het aantal vergoedingen nog nooit zo laag geweest. Beroepsziektes beter vergoeden is nochtans cruciaal voor een betere preventie van gezondheidsrisico’s.
In 1936 eiste een algemene staking de erkenning van alle aandoeningen veroorzaakt door industriële stoffen. De werkgevers in de mijnbouwsector slaagden er echter in het debat een andere richting uit te sturen: de verbetering van het pensioenstelsel voor mijnwerkers, die er in 1937 kwam. Pas na de mijnramp in Bois du Cazier in 1956, waarbij 262 mijnwerkers omkwamen, verschoof de machtsverhouding opnieuw en kwam de betere erkenning van de impact van arbeid op de gezondheid weer op de agenda.
De hervorming van 1963
De hervorming van 1963 betekende een beslissend keerpunt in de vergoeding van beroepsziekten in België, doordat de erkenning ervan werd geïntegreerd in het sociale zekerheidsstelsel. Hoewel deze hervorming een belangrijke stap vooruit was, roept ze fundamentele vragen op over de verantwoordelijkheid van werkgevers en over rechtvaardigheid voor zieke werknemers.
Met deze hervorming werd het Fonds voor Beroepsziekten (FBZ) opgericht, dat rechtstreeks in de sociale zekerheid werd geïntegreerd. Die integratie had tot gevolg dat niet langer alleen werkgevers die hun werknemers blootstelden aan bepaalde erkende risico’s bijdroegen, maar alle werkgevers, via een sociale bijdrage berekend als percentage van het brutoloon. Aanvankelijk was voor deze sociale bijdrage een gemengd systeem voorzien: een uniform deel voor alle bedrijven en een variabel deel met een toeslag voor bedrijven in risicosectoren. Die toeslag werd echter nooit toegepast. Vandaag betalen alle werkgevers hetzelfde percentage, of ze nu veel of weinig beroepsziektes veroorzaken.

Een ander gevolg van de hervorming was dat voortaan alle werknemers in aanmerking kwamen voor een mogelijke erkenning. Sommige ziekten bleven evenwel gekoppeld aan specifieke beroepen. Zo werden tendinopathieën (peesaandoeningen) tot 2013 uitsluitend erkend voor uitvoerende kunstenaars. Wel werd silicose eindelijk in de lijst opgenomen.
Niet iedereen was tevreden met de integratie van het FBZ in de sociale zekerheid. De Nationale Arbeidsraad (NAR) zag hierin al in 1953 een manier om ondernemingen met hoge risico’s te ontlasten van hun verantwoordelijkheid, doordat ze op gelijke voet werden geplaatst met andere bedrijven. Bovendien vreesde men dat een gemakkelijkere toegang tot erkenning van beroepsziekten rechtszaken tegen nalatige werkgevers zou verminderen. Voorheen kon een werknemer zijn werkgever immers dagvaarden op basis van diens burgerlijke aansprakelijkheid. De nieuwe regeling vereenvoudigde de erkenning van beroepsziekten en arbeidsongevallen, maar maakte het tegelijk aanzienlijk moeilijker om nog procedures te voeren op basis van burgerlijke aansprakelijkheid. Het gevolg is dat het nu quasi onmogelijk is om de werkgever aan te klagen na het oplopen van een beroepsziekte.
Er zijn dus twee mechanismen die de verantwoordelijkheid van werkgevers sterk beperken. Ten eerste betalen alle werkgevers dezelfde bijdrage, ongeacht of ze beroepsziekten veroorzaken of niet. Ten tweede is het juridisch bijzonder moeilijk geworden om de aansprakelijkheid van een werkgever te laten erkennen, zelfs wanneer die evident lijkt. Het systeem is zodanig georganiseerd dat werkgevers nauwelijks rekening moeten houden met de effecten van het werk op de gezondheid van de werknemers.
De hervorming van 1990 en het open lijstsysteem
Tot 1990 was de erkenning van beroepsziekten in België gebaseerd op een gesloten lijstsysteem. Alleen aandoeningen die op die officiële lijst stonden, kwamen in aanmerking. De lijst bevatte zowel specifieke beroepsgebonden aandoeningen — zoals lawaaidoofheid — als risicofactoren, bijvoorbeeld blootstelling aan lood of benzeen. Elke erkende beroepsziekte had een eigen code. Aandoeningen die niet in de lijst voorkwamen, werden niet erkend.
In 1927 werden slechts drie ziektes erkend als beroepsziektes: aandoeningen door blootstelling aan lood, kwik of een besmet dier.
In 1990 onderging het systeem een fundamentele verandering met de invoering van een open systeem naast het gesloten lijstsysteem. Deze laattijdige hervorming maakte het mogelijk om ook aandoeningen die niet op de officiële lijst stonden te laten erkennen als beroepsziekte. In theorie betekende dit een belangrijke verruiming. In de praktijk blijkt de toegang tot erkenning in het open systeem echter bijzonder moeilijk. De werknemer moet immers zelf bewijs leveren van een rechtstreeks en doorslaggevend oorzakelijk verband tussen de aandoening en de beroepsactiviteit. 3 Het open systeem heeft twee belangrijke functies. Op collectief niveau moeten individuele erkenningen kunnen leiden tot aanpassingen van de officiële lijst. Op individueel niveau moet het systeem erkenning mogelijk maken van minder frequente aandoeningen, op voorwaarde dat het slachtoffer het nodige bewijs kan leveren.
Van erkenning van beroepsziektes naar echte preventie
De verbeteringen van het gesloten en het open systeem zijn het resultaat van sociale druk en mobilisatie van werknemers. Ze hebben geleid tot een betere erkenning van beroepsziekten.
Ondanks die vooruitgang blijft het kernprobleem overeind. Door de focus op erkenning in plaats van preventie verschuift de aandacht van de oorzaak — slechte arbeidsomstandigheden — naar de gevolgen ervan. En daarmee verschuift ook de verantwoordelijkheid. Want de bewijslast voor de beroepsmatige oorzaak van de aandoening rust nog altijd volledig op de schouders van de werknemer. Dat bemoeilijkt niet alleen de erkenning, maar beperkt ook de verantwoordelijkheid van werkgevers. Zelfs na de hervormingen kunnen bedrijven hun werknemers blijven blootstellen aan schadelijke arbeidsomstandigheden, zonder dat dit noemenswaardige financiële of juridische gevolgen heeft. Nochtans is het essentieel om werkgevers daadwerkelijk te responsabiliseren. Dat is de beste garantie voor een doeltreffend preventiebeleid.
In 2024 weigerde Fedris 84% van de aanvragen voor vergoeding van een beroepsziekte.
Een eerste stap naar die responsabilisering is het systematisch in kaart brengen van de arbeidsomstandigheden en van de werkgevers die ziekten veroorzaken. Dat veronderstelt een eerlijk en transparant erkenningssysteem voor beroepsziekten. Een voorbeeld hiervan is Frankrijk, daar hangt de financiering van beroepsziekten af van de gevaarlijkheid van het werk en van het aantal schadegevallen bij een werkgever. Wie veel beroepsziekten veroorzaakt, betaalt een hogere bijdrage aan de sociale zekerheid. Die bijdrage kan bovendien preventief worden aangepast: als de inspectiedienst CARSAT (Fonds voor pensioenverzekering en arbeidsgezondheid) ernstige tekortkomingen in de arbeidsomstandigheden vaststelt, kan zij de bijdrage verhogen in afwachting van verbetering door de werkgever. Zo’n mechanisme creëert een rechtstreekse financiële prikkel tot preventie.
Beroepsziekten erkennen en werkgevers daadwerkelijk verantwoordelijk stellen, is de enige structurele manier om de groeiende problematiek van langdurige ziekte aan te pakken.
Paradox: Meer aanvragen, minder vergoedingen
Sinds enkele jaren daalt het totale bedrag aan uitgekeerde vergoedingen voor beroepsziekten gestaag, terwijl het aantal aanvragen nog nooit zo hoog is geweest. Daarvoor zijn twee belangrijke verklaringen. Ten eerste is er het geleidelijke wegvallen van vergoede werknemers, vooral uit de mijnbouwsector, die historisch het grootste aandeel van de erkende gevallen uitmaakten. Ten tweede zijn nieuwe uitkeringen niet alleen zeldzamer geworden, maar vallen de toegekende vergoedingen ook lager uit, omdat Fedris voor kortere periodes vergoedt.
Het financieringssysteem
De paradox van stijgende aanvragen en dalende uitkeringen past in een specifieke financiële context. De werkgeversbijdrage voor beroepsziekten dateert van 1981 en bedroeg aanvankelijk 1 procent van de loonmassa. Na de taxshift van 2015 (regering-Michel) werd dat verlaagd tot 0,8 procent. In 2024 gaat het om ongeveer 1,2 miljard euro per jaar. Sinds 1995 centraliseert de Rijksdienst voor Sociale Zekerheid (RSZ) de socialezekerheidsinkomsten en verdeelt ze opnieuw volgens de behoeften van de verschillende instellingen. Voor 2024 raamt Fedris zijn eigen noden voor beroepsziekten op 258 miljoen euro. Dat betekent dat zo’n 80 procent van de geïnde middelen naar andere takken van de sociale zekerheid vloeit.
Tussen 2000 en 2024 daalden de door Fedris uitgekeerde vergoedingen fors: van 332 miljoen naar 230 miljoen euro. Die daling is grotendeels toe te schrijven aan de sterke afname van vergoedingen voor werknemers uit de mijnbouw, steengroeven en aanverwante sectoren. De kosten voor deze groep liepen in dezelfde periode terug van 145 miljoen naar 31 miljoen euro.
Een stijgend afwijzingspercentage
Een andere belangrijke factor in deze paradox is de drastische toename van het aantal afwijzingen. In 2000 wees Fedris nog 62 procent van de aanvragen af. In 2024 was dat opgelopen tot 84 procent: 7.945 weigeringen tegenover 1.510 erkenningen.
In het open systeem is de situatie nog schrijnender. Daar ligt het afwijzingspercentage boven de 99 procent: 2.021 afwijzingen voor amper 4 erkenningen.
Bovendien zijn de toegekende vergoedingen zelf lager en voor kortere duur dan vroeger. Het gemiddelde percentage blijvende gedeeltelijke arbeidsongeschiktheid daalde van 80 procent in 2000 naar 32 procent in 2024. Wie al een vergoeding krijgt, ontvangt dus ook minder geld.
Oneerlijke beroepsprocedure
Wanneer werknemers Fedris-beslissingen aanvechten voor de arbeidsrechtbank, krijgen ze in bijna de helft van de gevallen gelijk. 4 Toch blijft de procedure diep oneerlijk.
Enerzijds beschikt Fedris over aanzienlijke middelen om ongunstige beslissingen aan te vechten. Eén beroep op twee wordt door de instelling zelf geïnitieerd ; ze besteedt daar zo’n 2 miljoen euro per jaar aan. Anderzijds moeten werknemers — die zich vaak al in een kwetsbare positie bevinden — hun eigen juridische kosten dragen om hun rechten te verdedigen. Een financieel obstakel dat velen ervan weerhoudt om naar de rechtbank te stappen.
In 2024 bedroegen de bijdragen voor beroepsziektes ongeveer 1,2 miljard euro per jaar, maar Fedris schat de behoeften op slechts 258 miljoen euro.
Samengevat: de daling van de vergoedingen kent drie oorzaken. Oude gevallen verdwijnen geleidelijk — met name die van mijnwerkers en aanverwante sectoren. De beoordelingscriteria zijn strenger geworden. En het aantal afwijzingen bereikt recordhoogtes. Toch blijft het aantal aanvragen hoog, en wie naar de rechter stapt, ziet dat het systeem de werknemer stelselmatig in het nadeel stelt.
Ter vergelijking: jaarlijks gaat 10 miljard euro naar langdurig zieke werknemers via de gewone ziekteverzekering, tegenover 258 miljoen euro voor vergoedingen van beroepsziekten. Die cijfers roepen vragen op, zeker omdat twee op de drie gevallen van langdurige ziekte hun oorsprong vinden in de arbeidsomstandigheden.
Blootstelling aan risico, sleutelcriterium voor afwijzingen
In 2024 was ‘niet-blootstelling aan een beroepsrisico’ de belangrijkste reden waarom Fedris vergoedingen weigerde. Van de 7.945 afwijzingen in de privésector waren er 4.353 (55 procent) op dat motief gebaseerd. Voor de rechtbanken is de trend dezelfde: 311 van de 650 procedures in eerste aanleg gingen over geschillen over blootstelling aan risico’s. Hoe zijn we hier beland?
Een omkering van de logica
Oorspronkelijk was de wetgeving rond arbeidsongevallen en beroepsziekten gebaseerd op een vermoeden van beroepsmatige oorsprong: een ongeval of ziekte bij een werknemer werd a priori als werkgerelateerd beschouwd. Maar met de uitbreiding van het systeem naar alle werknemers en de integratie ervan in de sociale zekerheid, is dat vermoeden echter geleidelijk uitgehold. Het beroepskarakter van een ziekte werd een complexe juridische kwestie waarvoor formeel bewijs nodig is.
Fedris blijft hardnekkig beoordelingsmethoden toepassen die niet wetenschappelijk zijn gevalideerd
In 1994 werd met artikel 32 een wettelijke definitie ingevoerd van blootstelling aan een beroepsrisico:
“Er is een beroepsrisico (…) indien de blootstelling aan de schadelijke invloed inherent is aan de beroepsuitoefening en beduidend groter is dan de blootstelling van de bevolking in het algemeen, en indien deze blootstelling, volgens algemeen aanvaarde medische inzichten, in groepen van blootgestelde personen de overwegende oorzaak van de ziekte vormt.” 5
Deze definitie uit 1994 — met haar begrippen ‘beduidend groter’ en ‘overwegende oorzaak’ — vormt in de praktijk een valstrik. Wat betekent ‘beduidend groter’? Vanaf welke drempel is blootstelling intens genoeg om erkend te worden? De wet geeft geen enkele precisering. En wat met de ‘overwegende oorzaak’? Hoe bepaal je of de beroepsuitoefening de dominante factor is bij een ziekte, zeker bij aandoeningen met een multifactoriële oorsprong?
Fedris maakt handig gebruik van deze grijze zones. Bij gebrek aan duidelijke drempels interpreteert de instelling deze begrippen via interne criteria die niet publiek toegankelijk zijn. Het gevolg is dat werknemers het onmogelijke moeten bewijzen: dat hun blootstelling beduidend groter was, of dat er een doorslaggevend oorzakelijk verband bestaat. En dat tegenover een administratie die zelf de spelregels bepaalt.
Een methode zonder wetenschappelijke of juridische grondslag
Toen tendinopathieën in 2013 in de lijst van beroepsziekten werden opgenomen, legde de wetgever voornamelijk kwalitatieve blootstellingscriteria vast. Die moesten werksituaties karakteriseren waarin de pezen van de bovenste ledematen mechanisch overbelast worden. Het ging om de volgende criteria:
- Krachtige repetitieve bewegingen van de bovenste ledematen
- Extreme posities van de gewrichten van de vingers, pols, elleboog of schouders
- Langdurige statische houdingen van de bovenste ledematen met een niet-neutrale stand van de gewrichten
Deze elementen vormen het wettelijke referentiekader en zouden dus de enige vereiste criteria moeten zijn voor de erkenning van de ziekte binnen het lijstsysteem. Toch blijft Fedris hardnekkig beoordelingsmethoden toepassen die niet wetenschappelijk gevalideerd zijn, en hanteert het blootstellingscriteria die elke wetenschappelijke én juridische grondslag missen.
De OCRA-methode
De OCRA-methode (Occupational Repetitive Actions) is een ergonomisch instrument om de risico’s van repetitieve bewegingen van de bovenste ledematen op een werkplek te beoordelen. Ze is gebaseerd op een analyse van verschillende parameters: de frequentie van de bewegingen, de uitgeoefende kracht, de aangenomen houdingen, hersteltijden en bepaalde bijkomende factoren zoals trillingen of het opgelegde tempo.
In haar vereenvoudigde vorm maakt de OCRA-checklist het mogelijk een werkplek een score toe te kennen op basis van verschillende ergonomische risiconiveaus. De methode werd ontwikkeld met een duidelijk doel: collectieve preventie van musculoskeletale aandoeningen en verbetering van de arbeidsomstandigheden via organisatorische of technische maatregelen.
Wanneer Fedris de OCRA-methode gebruikt als doorslaggevend criterium voor de erkenning van beroepsgebonden tendinopathieën roept dat echter fundamentele vragen op over de wetenschappelijke en juridische geldigheid ervan. OCRA is immers niet ontwikkeld om individuele beroepsblootstelling te beoordelen, noch om een oorzakelijk verband vast te stellen tussen een beroepsactiviteit en een ziekte.
De financiële impact van erkenningen wordt binnen Fedris expliciet besproken.
De methode vertoont bovendien een belangrijke tekortkoming: het houdt geen rekening met de cumulatieve duur van de blootstelling in termen van gewerkte jaren. Een poetsvrouw die twintig jaar lang twintig uur per week heeft gewerkt, maakt daardoor minder kans op erkenning dan iemand die vijf maanden lang 38 uur per week werkt. Nochtans is tendinopathie een slijtageaandoening die ontstaat door herhaalde mechanische overbelasting gedurende een lange periode. Een eenmalige beoordeling van een werkplek, los van het arbeidsverleden van de werknemer, strookt dus niet met de fysiopathologie van deze aandoeningen.
Daarnaast houdt de OCRA-methode geen rekening met factoren die in de wetenschappelijke literatuur wel degelijk erkend worden, zoals psychosociale factoren. Werkstress kan bijvoorbeeld een belangrijke rol spelen in het ontstaan en chronisch worden van musculoskeletale aandoeningen.
Arbitraire drempels
Bij die eerste methodologische afwijking wordt nog een bijkomende eis toegevoegd. Voor bepaalde schoudertendinopathieën moet de werknemer de armen gedurende minstens 25 procent van de werktijd boven schouderhoogte hebben gehouden. Ook dit criterium komt niet voor in de reglementaire tekst die de voorwaarden voor erkenning van beroepsgebonden tendinopathieën vastlegt.
Die arbitraire drempel verraadt een simplistische kijk op de pathofysiologie van schoudertendinopathieën. Deze aandoeningen kunnen immers ook ontstaan door herhaalde belasting bij lagere armposities, zodra die belasting langdurig en cumulatief is en samengaat met andere biomechanische of organisatorische factoren. Wie de grens oversteekt naar Nederland, ziet dat daar een drempel van één uur per dag vanaf 60 graden wordt gehanteerd (in plaats van 90 graden met de armen op schouderhoogte). Dat benadrukt het conventionele, niet-wetenschappelijke karakter van die keuzes.
De verwarring tussen de wettelijke blootstellingscriteria in de lijst van beroepsziekten en de preventie-instrumenten die Fedris hanteert, leidt ertoe dat de toegang tot erkenning en vergoeding van beroepsgebonden tendinopathieën steeds verder wordt beperkt. Door die methodologische afwijking — waarbij niet de criteria worden gebruikt die bij de opname van de aandoening in de lijst zijn vastgelegd, maar criteria worden toegepast die niet in de regelgeving zijn opgenomen — ontstaat een groeiende kloof tussen de klinische realiteit van werkgerelateerde tendinopathieën en hun administratieve erkenning.
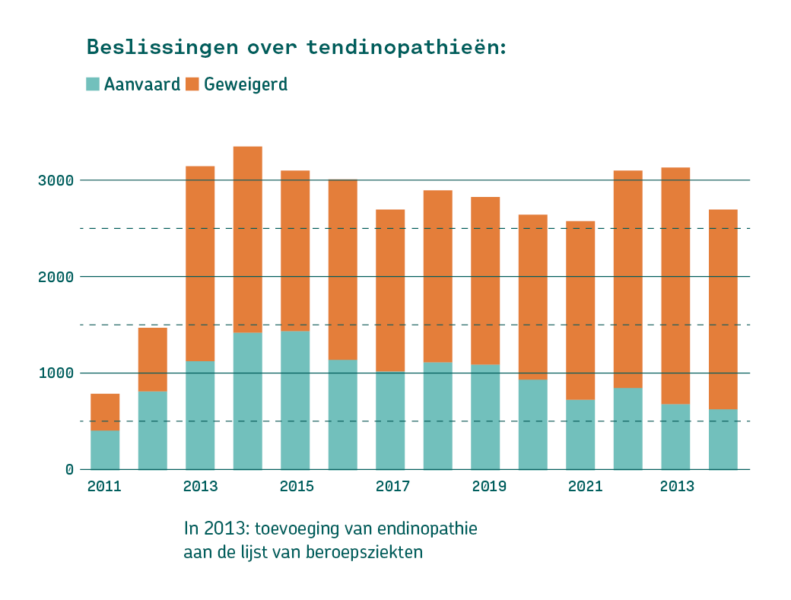
In 2013 werden tendinopathieën van de bovenste ledematen in het lijstsysteem van beroepsziekten opgenomen via de invoering van code 1.606.22. Sindsdien is het aantal aanvragen duidelijk toegenomen, bijna een verdubbeling, wat wijst op een betere identificatie van deze werkgerelateerde aandoeningen. Maar het erkenningspercentage is tegelijkertijd gestaag gedaald tot een bijzonder laag niveau: vandaag wordt amper één op de vijf aanvragen erkend. Deze evolutie toont het buitensporig restrictieve karakter van de huidige toepassing van de blootstellingscriteria en roept vragen op over de afstemming tussen het regelgevend kader, de gebruikte beoordelingsmethoden en de realiteit van werkgerelateerde peesletsels (zie grafiek 1).
Onduidelijke erkenningscriteria en hun totstandkoming
Officieel worden de erkenningscriteria binnen Fedris vastgesteld door twee organen: het Beheerscomité en de Wetenschappelijke Raad. Het Beheerscomité is een paritair orgaan met vertegenwoordigers van werkgevers en werknemers. De Wetenschappelijke Raad moet de beslissingen onderbouwen op basis van de beschikbare wetenschappelijke kennis. In de praktijk is het meestal het beheerscomité dat de wetenschappelijke raad vraagt om voor een bepaalde aandoening voorstellen te formuleren voor blootstellings- of erkenningscriteria.
Een van de belangrijkste problemen van het erkenningssysteem voor beroepsziekten is het gebrek aan transparantie. Zowel over de definities van de erkenningscriteria als over de manier waarop ze tot stand komen, blijft veel in nevelen gehuld. Werknemers, artsen en deskundigen krijgen weinig informatie over de wetenschappelijke, juridische of methodologische grondslagen van die criteria. Nochtans bepalen ze de toegang tot erkenning en vergoeding.
In 2023 werden in Frankrijk meer dan 40.000 nieuwe musculoskeletale aandoeningen (MSA) erkend, tegenover minder dan 1.500 in België.
Dit gebrek aan transparantie is des te problematischer omdat de beraadslagingen van de erkenningsinstanties vertrouwelijk zijn, ook die van de wetenschappelijke raad. Daardoor is het onmogelijk om te achterhalen welke wetenschappelijke argumenten precies zijn gebruikt, welke hypothesen werden gehanteerd of welke afwegingen zijn gemaakt om de meeste toegepaste criteria te rechtvaardigen. Dit gebrek aan transparantie ontneemt slachtoffers en hun raadslieden elke mogelijkheid om de grondslagen van de genomen beslissingen te begrijpen, te bespreken of laat staan aan te vechten.
Uveamelanoom, huidkanker en Covid-19
Dat gebrek aan transparantie laat zich illustreren met concrete voorbeelden. Op haar website stelt Fedris dat uveamelanoom kan worden erkend als beroepsziekte bij een werknemer die tien jaar als lasser heeft gewerkt. De redenering is dat optische straling na die periode de overwegende oorzaak van de ziekte zou zijn. 6 Maar er is geen enkele aanwijzing dat een melanoom dat vóór die tijdsdrempel optreedt, geen beroepsgebonden oorsprong kan hebben. Dat maakt het criterium op zijn minst arbitrair.
Een gelijkaardig voorbeeld is te vinden in een document dat eind 2022 werd gepubliceerd over de erkenning van precancereuze huidletsels en huidkankers die verband houden met beroepsmatige blootstelling aan zonlicht. Daarin eist Fedris een minimale blootstelling van 20.000 uur tussen mei en september. Dat komt neer op twintig tot vijfentwintig jaar werken in bepaalde beroepen, zoals landbouwer, tuinier, dakwerker of houthakker. 7 Ook hier rijst de vraag naar de wetenschappelijke geldigheid van die drempel, en waarom aandoeningen die vóór het bereiken van die blootstellingsduur optreden impliciet worden uitgesloten.
Een ander emblematisch voorbeeld betreft de erkenning van Covid-19 als beroepsziekte. Die erkenning werd afhankelijk gemaakt van het bestaan van een ‘uitbraak’ binnen het bedrijf, gedefinieerd als het optreden van vijf positieve gevallen binnen een periode van veertien dagen. Deze voorwaarde berustte op geen enkele gedocumenteerde wetenschappelijke rechtvaardiging. Bovendien moest het slachtoffer de testresultaten van vier collega’s kunnen voorleggen, een voorwaarde die in de praktijk vaak onmogelijk te vervullen was. Het restrictieve en arbitraire karakter van dit criterium blijkt uit het uiterst lage aantal erkenningen dat op basis daarvan werd toegekend, nooit meer dan zesentwintig per jaar.
Men kan zich dan ook afvragen op welke basis dergelijke criteria werkelijk worden vastgelegd, aangezien hun totstandkoming blijkbaar niet uitsluitend op wetenschappelijke overwegingen berust. Zoals meester Remouchamps heeft opgemerkt, lijken ook politieke en financiële elementen een rol te spelen. 8 Deze hypothese wordt versterkt door het onderzoek van de redactie van #Investigation van de RTBF, dat vertrouwelijke interne documenten aan het licht bracht waaruit blijkt dat de financiële impact van erkenningen expliciet wordt besproken binnen de organen van Fedris. 9
Andere criteria uitwerken
Transparante criteria
Een van de grootste obstakels voor erkenning is het gebrek aan transparantie van de criteria voor werknemers. Zij weten vaak niet op basis waarvan hun aanvraag wordt beoordeeld, temeer omdat weigeringsbeslissingen meestal slecht worden gemotiveerd. In Frankrijk is dat anders. Daar is elke ziekte gekoppeld aan een tabel waarin de precieze blootstellingscriteria worden opgesomd. Die transparantie stelt werknemers in staat exact te weten wat zal worden onderzocht, en dit leidt tot aanzienlijk minder afwijzingen.
De cijfers spreken voor zich. Door het gebruik van tabellen, met name voor musculoskeletale aandoeningen (MSA), is de aanpak in Frankrijk veel minder restrictief dan in België. In 2023 werden in Frankrijk meer dan 40.000 nieuwe gevallen van MSA erkend, tegenover minder dan 1.500 in België. Zelfs rekening houdend met het hogere aantal werknemers in Frankrijk, ligt het erkenningspercentage er nog altijd ongeveer vijf keer hoger. Dat toont het positieve effect aan van een transparante en gestructureerde benadering van de criteria.
Het begrip ‘beduidend groter dan in de algemene bevolking’
Zoals hierboven vermeld, definieert artikel 32 een beroepsziekte als het gevolg van een blootstelling aan een risico dat ‘beduidend hoger is dan in de algemene bevolking’. Dat criterium stelt problemen, omdat het nauwkeurige epidemiologische studies vereist, die vaak moeilijk uit te voeren zijn. Hoe kan men immers vaststellen dat een werknemer meer wordt blootgesteld dan de algemene bevolking wanneer men noch de gemiddelde blootstelling kent, noch die van de betrokken risicoberoepsgroep?
Bij gebrek aan epidemiologische studies kan de frequentie van aanvragen voor erkenning van beroepsziekten worden gebruikt als een indirecte indicator van blootstelling aan risico’s. Op basis van die logica werd een collectief project opgezet in de sector van de dienstencheques en de schoonmaaksector, geleid door de vakbondsorganisaties ABVV en ACV, in samenwerking met de teams van Geneeskunde voor het Volk.
Om de talrijke individuele weigeringen te omzeilen, werden op 4 december 2024 meer dan honderd aanvragen tot erkenning gelijktijdig bij Fedris ingediend, voor vier aandoeningen: tendinopathie van de schouder, tendinopathie van de elleboog, tendinopathie van de pols en het carpaaltunnelsyndroom.
Deze collectieve indiening maakt het mogelijk de beperkingen van het huidige systeem zichtbaar te maken en het verband tussen werk en ziekte beter te documenteren. Ze vormt ook een hefboom om tot rechtvaardigere beslissingen te komen en collectieve beroepen te vergemakkelijken, door een sectorale benadering te hanteren. Wanneer een hele sector een significante toename van tendinopathieën of andere beroepsgebonden aandoeningen vertoont, is het logisch en zinvol om de kwestie collectief aan te pakken, in plaats van elke aanvraag afzonderlijk te beoordelen. Een dergelijke aanpak weerspiegelt beter de reële risico’s in de sector en versterkt de impact van erkennings- en preventiemaatregelen.
Betere erkenning voor betere preventie
Het Rekenhof heeft de financiële impact geraamd van een scenario waarin alle weigeringen wegens het ontbreken van een beroepsrisico zouden worden erkend. Op basis van de cijfers voor 2024 zou een dergelijke wijziging leiden tot een bijkomende uitgave van 17,8 miljoen euro in het eerste jaar, die zich in de daaropvolgende jaren zou stabiliseren rond 33 miljoen euro. 10 Het is belangrijk op te merken dat deze kosten vandaag worden gedragen door de regeling voor niet-beroepsziekten, die voor het slachtoffer minder gunstig is. Die bijkomende uitgave vertegenwoordigt bovendien slechts een relatief klein deel van het totale Fedris-budget, vooral omdat beroepsziekten meestal tendinopathieën betreffen, die leiden tot tijdelijke arbeidsongeschiktheid van beperkte duur.
Het correct erkennen van beroepsziekten is niet alleen een kwestie van een rechtvaardigere vergoeding voor werknemers. Het is ook een manier om werkgevers aan te sporen beter aan risicopreventie te doen.
Het Franse systeem is uiteraard niet perfect, maar het combineert transparantie en controle. Elke ziekte is er gekoppeld aan een duidelijke tabel met criteria. Wanneer een werknemer niet precies aan alle criteria voldoet, kan een panel van drie onafhankelijke artsen (CRRMP, regionaal comité voor erkenning van beroepsziekten) beslissen over de erkenning. Dat maakt het mogelijk om rekening te houden met reële situaties, ook atypische, en moedigt werkgevers aan om alle risico’s te voorkomen, niet alleen die welke strikte drempels overschrijden.
Een ander belangrijk element is dat de werkgeversbijdragen variëren naargelang hun schadeverleden. Bedrijven met meer arbeidsongevallen of beroepsziekten betalen meer. Die logica stimuleert de verbetering van veiligheid en preventie. Daarnaast bestaat de mogelijkheid om een beroep te doen op de onverschoonbare fout van de werkgever, waardoor werkgevers verplicht worden hun verantwoordelijkheid te nemen, of een aanvullende schadevergoeding riskeren. Kortom, het Franse systeem toont aan dat een duidelijke en eerlijke erkenning van beroepsziekten niet alleen een recht is voor werknemers, maar ook een concreet instrument om de preventie te verbeteren en werkgevers meer verantwoordelijk te maken.
Conclusie
Het aantal aanvragen voor erkenning van een beroepsziekte is nog nooit zo hoog geweest, terwijl het aantal erkenningen nog nooit zo laag lag. Die vaststelling wijst op een structureel falend systeem voor de erkenning van beroepsziekten. Tegelijk blijft het aantal werknemers dat ziek wordt als gevolg van arbeidsomstandigheden toenemen, onder meer door de intensivering van het werk, toenemende stress en andere vormen van werkdruk.
In België is de responsabilisering van werkgevers zo goed als onbestaande. Beroepsziekten worden onvoldoende erkend. En zelfs wanneer een ziekte wordt erkend, worden de kosten niet gedragen door de werkgevers die de risico’s veroorzaken.
Het is daarom cruciaal om de criteria die Fedris hanteert grondig tegen het licht te houden. Die criteria zijn immers niet neutraal en werken in de praktijk vaak in het voordeel van werkgevers. Door het debat zowel op medisch als op juridisch terrein te voeren, kunnen we de mechanismen achter de erkenning van beroepsziekten beter begrijpen en meer aangepaste en rechtvaardige oplossingen voorstellen voor getroffen werknemers. Transparantie over de gehanteerde criteria en procedures is daarbij essentieel. Alleen zo kunnen systematische vertekeningen worden blootgelegd en kan een eerlijke erkenning van beroepsziekten worden gewaarborgd.
Wij zijn ervan overtuigd dat een correcte erkenning van beroepsziekten, samen met een duidelijke responsabilisering van de werkgevers die ze veroorzaken, een noodzakelijke voorwaarde vormt voor een doeltreffend preventiebeleid. Alleen zo kunnen de arbeidsomstandigheden structureel worden verbeterd en kan het aantal werknemers dat ziek wordt door het werk daadwerkelijk worden teruggedrongen.

Footnotes
- www.riziv.fgov.be/nl/statistieken/statistieken-uitkeringen/terug-naar-werk-barometer-over-werknemers/participatiegraad-instroom-en-uitstroom-arbeidsongeschiktheid
- Laurent Vogel, “De la silicose des mineurs aux lombalgies des infirmières : Réflexions critiques sur le droit des maladies professionnelles”, Revue de droit social, 2015/3, p. 490.
- www.fedris.be/nl/themas/definitie-en-verzekering-bz/lijst-van-de-beroepsziekten
- Berekening gebaseerd op cijfers uit de statistieken van FEDRIS van 2010 tot 2024.
- Dr. Marc Vandeweerdt, “De medisch-juridische grondslagen van de beroepsziekteverzekering”, Fedris webinar 9/02/2021 Zie : www.fedris.be/sites/default/files/upload/documents/NL/Publicaties/Symposia/9-2-2021/webinar_9_februari_2021-5.pdf
- FEDRIS : melanome_uveal_caused_by_optical_radiation_from_welding_-_cs_opinion.pdf
- FEDRIS : multiple_actinic_keratoses_and_spinocellular_carcinoma_-_scientific_council_opinion_-_october_2022.pdf, en: occupational_exposure_to_ultraviolet_radiation.pdf
- RTBF. (2024, 2 oktober). #Investigation : malades au travail, quand le budget l’emporte sur la science pour reconnaître les victimes . RTBF Actus. www.rtbf.be/article/investigation-malades-au-travail-quand-le-budget-l-emporte-sur-la-science-pour-reconnaitre-les-victimes-11442010
- Laurent Vogel, “De la silicose des mineurs aux lombalgies des infirmières : Réflexions critiques sur le droit des maladies professionnelles”, Revue de droit social, 2015/3, p. 490.
- RTBF. (2024, 2 oktober). #Investigation : malades au travail, quand le budget l’emporte sur la science pour reconnaître les victimes . RTBF Actus. www.rtbf.be/article/investigation-malades-au-travail-quand-le-budget-l-emporte-sur-la-science-pour-reconnaitre-les-victimes-11442010




