Le nombre de demandes pour reconnaissance de maladie professionnelle n’a jamais été aussi élevé. Pourtant, le nombre d’indemnisations est au plus bas. Reconnaître et indemniser correctement les maladies professionnelles est un moyen de pousser les employeurs à mieux prévenir les risques de santé.

Imaginez un ouvrier qui, après des années de travail dans une usine bruyante, perd progressivement l’audition. Ou une aide-ménagère qui, à force de mouvements répétitifs et de postures pénibles, développe une tendinite invalidante. Ces maladies, contractées directement à cause du travail, sont appelées maladies professionnelles. En Belgique, elles ouvrent droit à une indemnisation plus favorable que celle de la mutuelle classique, car elles sont reconnues comme liées à l’activité professionnelle.
Mais nous faisons face à une sous-déclaration et à une sous-reconnaissance importante de ces maladies de la part de FEDRIS, l’institut public chargé de les indemniser. Et pourtant, les chiffres sont clairs : deux travailleurs sur trois en maladie de longue durée le sont à cause de leurs conditions de travail (burnout, troubles musculo-squelettiques, etc.) 1 .
Qu’en est-il des indemnisations aujourd’hui ? Quels sont les critères utilisés par FEDRIS et quels sont les mécanismes qui rendent la reconnaissance de la maladie professionnelle si difficile, voire impossible dans certains cas ? Comment convaincre les employeurs de mettre en place de la prévention dans leur entreprise ? Voilà les questions auxquelles nous tenterons de répondre dans cet article.
L’analyse qui suit s’inscrit dans un contexte où le gouvernement De Wever-Bouchez multiplie les mesures et les déclarations pour prétendument activer les malades et réaliser des économies. Lors de l’accord de fin novembre 2025, les économies espérées sur l’invalidité s’élèvent à 1,9 milliard d’euros.
- 1 Prévention et indemnisation des maladies professionnelles : un système né de la lutte sociale
- 2 La réforme de 1963
- 3 La réforme de 1990 et le système ouvert
- 4 De la reconnaissance des maladies professionnelles à une réelle prévention
- 5 Hausse des demandes, chute des indemnisations
- 6 L’exposition au risque, critère clé des refus
- 7 L’opacité des critères de reconnaissance et de leur élaboration
- 8 Élaborer d’autres critères
- 9 Une meilleure reconnaissance pour une meilleure prévention
- 10 Conclusions
En 1886, des grèves majeures ont conduit à des avancées sociales significatives. Parmi ces avancées, on compte l’interdiction du travail des enfants, la reconnaissance des accidents du travail et la mise en place de l’inspection du travail.
En 1927, la Belgique a instauré un système d’indemnisation des maladies professionnelles, marquant une étape cruciale dans la protection des travailleurs. Le système ne reconnaissait que trois maladies professionnelles : celles liées à l’exposition au plomb, au mercure ou à une infection par un animal contaminé. Ces maladies étaient indemnisées par une caisse de prévoyance financée exclusivement par les employeurs « à risque ».

Au fil du temps, d’autres maladies ont été ajoutées à la liste initiale, mais le nombre de reconnaissances et, par conséquent, de malades indemnisés restait très faible. Le système ne reconnaissait par exemple pas les maladies professionnelles dont sont victimes les travailleurs des mines, telles que la silicose (une maladie pulmonaire causée par les particules de silice) et le cancer du poumon. La silicose était pourtant la maladie professionnelle par excellence de cette époque.
En 1936, une grève générale revendique la reconnaissance de toutes les maladies causées par les poussières industrielles. Le patronat minier a alors orienté les discussions vers une autre solution, proposant l’amélioration du régime de pension des ouvriers mineurs, qui a finalement été acceptée en 1937. En 1956, la catastrophe du Bois du Cazier, qui a coûté la vie à 262 mineurs à Marcinelle, a également pesé dans le rapport de force vers une meilleure reconnaissance de l’impact du travail sur la santé.
La réforme de 1963
La réforme de 1963 représente un tournant décisif dans l’indemnisation des maladies professionnelles en Belgique, intégrant dès lors la reconnaissance de ces maladies au sein de la Sécurité sociale. Cependant, cette réforme, bien qu’importante, soulève des questions cruciales sur la responsabilité des employeurs et sur la justice pour les travailleurs malades.
Cette réforme a vu la création du Fonds des maladies professionnelles (FMP), directement intégré à la Sécurité sociale. Cette intégration a eu pour conséquence un financement sous forme de cotisation sociale, représentant un pourcentage du salaire brut, pour l’ensemble des employeurs, et non plus seulement pour ceux qui exposent les travailleurs à certains risques reconnus. Cette cotisation était initialement prévue comme mixte : une base similaire pour toutes les entreprises et une partie variable avec un supplément pour les entreprises de secteurs à risque, mais ce supplément n’a finalement jamais été mis en pratique.
Une autre conséquence de cette réforme est que tous les travailleurs ont désormais accès à une éventuelle reconnaissance. Cependant, certaines maladies restent liées à des professions bien précises. Ainsi, les tendinites n’ont été reconnues que pour les seuls artistes du spectacle jusqu’en 2013. Notons aussi qu’avec cette réforme, la silicose a enfin été intégrée dans la liste des maladies professionnelles.

collaborateur au service
d’étude de Médecine
pour le Peuple.
Pourtant, l’intégration du FMP à la Sécurité sociale n’a pas été vue d’un bon œil par tout le monde. En effet, le Conseil national du travail (CNT) y voyait déjà en 1953 2 une manière de déresponsabiliser les entreprises à risque, qui étaient ainsi mises au même niveau que les autres. De plus, le CNT considérait qu’un accès plus aisé à la reconnaissance des maladies professionnelles pouvait éviter des procès aux employeurs fautifs. En effet, avant la mise en place d’une telle loi, un travailleur pouvait attaquer en responsabilité civile son employeur. La mise en place des nouveaux dispositifs a rendu plus simple la reconnaissance des maladies et accidents professionnels mais elle a aussi rendu plus difficiles les dossiers en responsabilité civile. C’est ainsi qu’il est aujourd’hui quasi impossible d’attaquer en justice son employeur après avoir eu une maladie professionnelle.
Il y a donc deux mécanismes qui limitent drastiquement les moyens de responsabiliser les employeurs en ce qui concerne les maladies professionnelles. Premièrement, tous les employeurs cotisent le même montant, peu importe qu’ils provoquent ou non des maladies professionnelles. D’autre part, même lorsque la responsabilité d’un employeur semble évidente, il est juridiquement très difficile de la faire reconnaître. Tout est fait pour qu’un employeur ne tienne pas compte des effets qu’il peut causer sur la santé des travailleurs.
La réforme de 1990 et le système ouvert
Jusqu’en 1990, le système de reconnaissance des maladies professionnelles en Belgique était basé sur une liste fermée de maladies considérées comme professionnelles. Cette liste comprenait des maladies liées à un type de travail spécifique (comme la surdité provoquée par le bruit) ainsi que des agents à risque (comme le plomb, le benzène, etc.). Il y avait un code correspondant à chaque maladie professionnelle, et aucune maladie en dehors de ces codes n’était acceptée.
En 1990, le système a connu un changement fondamental avec l’intégration d’un système ouvert, à côté de ce système fermé (ou « système liste »). Cette adaptation, bien que tardive, a permis de reconnaître comme professionnelles des maladies qui ne figuraient pas dans la liste officielle. Cependant, dans ce système ouvert, la reconnaissance est plus difficile à obtenir que dans le cadre du système fermé. En effet, le travailleur doit apporter la preuve que la maladie trouve une cause déterminante et directe dans son activité professionnelle. Ce système remplit deux fonctions principales : au niveau collectif, les reconnaissances individuelles doivent interroger une éventuelle adaptation de la liste officielle ; au niveau individuel, il permet la reconnaissance d’une maladie moins fréquente, pour autant que la victime puisse en fournir la preuve.
De la reconnaissance des maladies professionnelles à une réelle prévention
Les avancées du système fermé et du système ouvert sont le résultat de la pression exercée par les travailleurs. Ces progrès ont permis une meilleure reconnaissance des maladies professionnelles.
Malgré ces avancées, la responsabilité de fournir la preuve de l’origine professionnelle de la maladie incombe toujours au travailleur. Cette charge de la preuve rend difficile la reconnaissance des maladies professionnelles et limite la responsabilisation des employeurs. En effet, même avec les réformes, les employeurs peuvent continuer à exposer les travailleurs à des conditions de travail dangereuses sans conséquences financières ou légales significatives. Pourtant, la responsabilisation des employeurs est un enjeu crucial et nous pensons qu’elle est la meilleure garantie pour la mise en place d’une démarche de prévention.
La première étape pour accroître cette responsabilisation est d’identifier les conditions de travail et les employeurs qui créent les maladies. Cela peut se faire en mettant en place un système de reconnaissance en maladie professionnelle juste. En France, par exemple, le financement des maladies professionnelles par les employeurs dépend de la dangerosité du travail et de la sinistralité. Un employeur qui cause beaucoup de maladies professionnelles devra payer davantage à la Sécurité sociale. Cette cotisation peut également varier de manière préventive : si une inspection de la CARSAT (Caisse d’assurance retraite et de la santé au travail) constate des mauvaises conditions de travail, elle peut augmenter la cotisation en attendant une régularisation de la part de l’employeur.
Reconnaître les maladies professionnelles et responsabiliser les employeurs dans l’optique de mettre en place de la prévention, c’est la vraie solution pour stopper l’épidémie des malades de longue durée.
Hausse des demandes, chute des indemnisations
Depuis plusieurs années, le montant total des indemnisations pour maladies professionnelles ne cesse de diminuer, alors même que le nombre de demandes n’a jamais été aussi élevé. Ce phénomène s’explique principalement par deux raisons. D’abord, le décès progressif des travailleurs indemnisés, notamment ceux du secteur minier, qui représentaient historiquement la majorité des cas. Ensuite, les nouvelles indemnisations sont non seulement plus rares, mais aussi moins élevées, car FEDRIS indemnise pour des périodes plus courtes.
Le système de financement
Cette tendance s’inscrit dans un contexte de financement spécifique. Instaurée en 1981, la cotisation patronale pour les maladies professionnelles était initialement fixée à 1 % de la masse salariale, avant d’être réduite à 0,8 % après le tax shift de 2015 (gouvernement Michel). En 2024, la cotisation pour les maladies professionnelles s’élève à environ 1,2 milliard d’euros par an. Cependant, depuis 1995, l’ONSS centralise la gestion des recettes de la Sécurité sociale et les redistribue en fonction des besoins des différents organismes. Ainsi, en 2024, FEDRIS a estimé ses besoins à 258 millions d’euros pour les maladies professionnelles, ce qui implique que 80 % des fonds collectés sont ré-alloués à d’autres postes de la Sécurité sociale.
Le nombre de demandes pour reconnaissance de maladie professionnelle n’a jamais été aussi élevé. Pourtant, le nombre d’indemnisations est au plus bas. Reconnaître et indemniser correctement les maladies professionnelles est un moyen de pousser les employeurs à mieux prévenir les risques de santé.
Entre 2000 et 2024, les indemnisations versées aux travailleurs par FEDRIS ont fortement diminué, passant de 332 à 230 millions d’euros. Cette baisse s’explique notamment par la forte réduction des indemnisations pour les travailleurs des mines, des carrières et des métiers assimilés, dont les coûts ont chuté de 145 à 31 millions d’euros sur la même période.
Une augmentation du taux de refus
Un autre facteur clé est l’augmentation drastique du taux de refus des demandes. En 2000, FEDRIS refusait 62 % des demandes. En 2024, ce taux atteignait 84 % (7 945 refus pour 1 510 reconnaissances). Dans le système ouvert, le taux de refus dépasse même 99 % (2 021 refus pour seulement 4 reconnaissances). L’autre facteur expliquant une baisse dans les indemnisations de FEDRIS est expliquée par le fait que, lorsqu’une indemnisation est accordée, elle est souvent plus faible ou de plus courte durée qu’auparavant (nous sommes passés de 80 % d’incapacité permanente partielle en 2000 à 32 % en 2024).
Un déséquilibre dans les recours
Quand les décisions de FEDRIS sont contestées devant les tribunaux du travail, les travailleurs obtiennent gain de cause dans près d’un cas sur deux 3 . Pourtant, ce système reste profondément inégalitaire. D’un côté, FEDRIS utilise des moyens considérables pour contester les décisions qui lui sont défavorables : un appel sur deux est initié par FEDRIS, qui y consacre 2 millions d’euros par an. De l’autre, les travailleurs, souvent déjà fragilisés, doivent avancer seuls les frais d’avocat pour défendre leurs droits, un obstacle financier qui en décourage plus d’un à engager des démarches.
En résumé, la baisse des indemnisations s’explique par la disparition progressive des anciens cas (notamment des mineurs), des critères d’évaluation plus stricts, et un taux de refus record. Pourtant, le nombre de demandes reste élevé, et les contestations judiciaires révèlent un déséquilibre dans l’accès aux droits pour les travailleurs.
En comparaison, 10 milliards d’euros sont consacrés chaque année aux travailleurs en maladie de longue durée contre 258 millions pour l’indemnisation des maladies professionnelles. Des chiffres qui interrogent quand on sait que, dans deux cas sur trois, les maladies de longue durée trouvent leur origine dans les conditions de travail.
L’exposition au risque, critère clé des refus
En 2024, la « non exposition au risque professionnel » est le motif principal des refus d’indemnisation par FEDRIS. Sur les 7 945 refus émis dans le secteur privé, 4 353 (soit 55 %) concernent ce motif. Même tendance devant les tribunaux : 311 des 650 procédures judiciaires en première instance portent sur des contestations liées à l’exposition au risque. Comment en est-on arrivé là ?
Un renversement de logique
À l’origine, la législation sur les accidents du travail et les maladies professionnelles reposait sur une présomption d’origine professionnelle : un accident ou une maladie survenant chez un travailleur était a priori lié à son activité. Mais avec l’extension du système à l’ensemble des travailleurs et son intégration à la Sécurité sociale, cette présomption s’est érodée. Le caractère professionnel d’une maladie est devenu un enjeu juridique complexe, nécessitant une preuve formelle.
C’est en 1994, avec l’article 32, qu’une définition légale de l’exposition au risque professionnel est introduite :
« Il y a risque professionnel lorsque l’exposition à une influence nocive est inhérente à l’exercice de la profession, et est nettement supérieure à celle subie par la population en général. De plus, cette exposition doit constituer, selon les connaissances médicales admises, la cause prépondérante de la maladie.»
La définition de 1994, avec ses notions d’exposition « nettement supérieure » et de cause « prépondérante », est un piège. Que signifie « nettement supérieure » ? À partir de quel seuil une exposition devient-elle assez intense pour être reconnue ? Aucune précision. Et la « cause prépondérante » ? Comment mesurer que le travail est le facteur dominant d’une maladie, surtout quand on parle de maladie d’origine multifactorielle ?
FEDRIS exploite ces zones grises : en l’absence de seuils clairs, l’institution interprète ces termes à sa guise, au travers de critères internes non publics. Résultat : les travailleurs doivent prouver l’impossible — démontrer une exposition nettement plus élevée ou un lien de causalité prépondérant — face à une administration qui maîtrise les règles du jeu.
Une méthode dépourvue de fondement scientifique et juridique
En 2013, lors de l’inscription des tendinopathies dans la liste des maladies professionnelles, le législateur a fixé des critères d’exposition essentiellement qualitatifs. Ceux-ci visent à caractériser des situations de travail entraînant une surcharge mécanique des tendons des membres supérieurs. Il s’agit des critères suivants :
- Mouvements répétitifs vigoureux des membres supérieurs
- Positions extrêmes des articulations des doigts, du poignet, du coude ou des épaules
- Postures statiques des membres supérieurs de longue durée avec position non neutre des articulations
Ces éléments constituent le cadre légal de référence et doivent, à ce titre, être considérés comme les seuls critères exigibles pour la reconnaissance de la maladie dans le système liste. Pourtant, FEDRIS s’entête à appliquer des méthodes d’évaluation non validées scientifiquement et à ériger en exigences des critères d’exposition dénués de fondement.
La méthode OCRA
La méthode OCRA (Occupational Repetitive Actions) est une méthode ergonomique développée pour évaluer le risque lié aux gestes répétitifs des membres supérieurs sur un poste de travail. Elle repose sur l’analyse de plusieurs paramètres, notamment la fréquence des mouvements, la force exercée, les postures adoptées, les temps de récupération et certains facteurs additionnels tels que les vibrations ou la cadence imposée.
Dans sa version simplifiée, la check-list OCRA permet d’attribuer un score chiffré destiné à classer un poste de travail selon différents niveaux de risque ergonomique. Cette méthode a été conçue dans une finalité clairement identifiée : la prévention collective des troubles musculo-squelettiques et l’amélioration des conditions de travail par des mesures organisationnelles ou techniques.
En 1927, seules trois maladies sont reconnues comme maladies professionnelles : celles liées à l’exposition au plomb, au mercure ou à une infection par un animal contaminé.
L’utilisation de la méthode OCRA par FEDRIS comme critère déterminant pour reconnaître une tendinopathie professionnelle pose un problème fondamental de validité scientifique et juridique. En effet, OCRA n’a pas été développée pour évaluer une exposition professionnelle individuelle, ni pour établir un lien de causalité entre une activité professionnelle et une maladie.
En particulier, la méthode présente une lacune majeure : elle ne tient pas compte de la durée cumulée d’exposition en termes d’années de travail. Une travailleuse dans le nettoyage qui travaille depuis 20 ans à raison de 20h/semaine aura moins de chance d’être reconnue qu’une travailleuse qui preste 38h/semaine depuis 5 mois. Or, la tendinopathie est une pathologie d’usure, résultant d’une surcharge mécanique répétée et prolongée dans le temps. L’évaluation ponctuelle d’un poste de travail, indépendamment de l’historique professionnel du travailleur, est donc incompatible avec la physiopathologie de ces affections.
Par ailleurs, la méthode OCRA ne prend pas en considération certains facteurs pourtant reconnus dans la littérature scientifique, tels que les facteurs psychosociaux, notamment le stress au travail, qui influencent significativement l’apparition et la chronicisation des troubles musculo-squelettiques.
Un seuil arbitraire
À cette première dérive méthodologique s’ajoute l’exigence, pour certaines tendinopathies de l’épaule, que le travailleur ait maintenu les bras en élévation au-dessus du niveau des épaules pendant au moins 25 % du temps de travail. Ce critère ne figure pas non plus dans le texte réglementaire définissant les conditions de reconnaissance des tendinopathies professionnelles.
En outre, l’application de ce seuil repose sur une vision simplificatrice de la physiopathologie des tendinopathies de l’épaule. Celles-ci peuvent résulter de sollicitations répétées à des amplitudes inférieures à l’élévation complète des bras, dès lors que ces contraintes sont exercées de manière prolongée et cumulée, et qu’elles sont associées à d’autres facteurs biomécaniques ou organisationnels. Il suffit de franchir la frontière néerlandaise pour constater que le seuil retenu est d’une heure par jour à partir de 60° (au lieu de 90°), ce qui souligne le caractère conventionnel, et non scientifique, de ces choix.
En définitive, la confusion entre les critères légaux d’exposition inscrits dans la liste des maladies professionnelles et les outils de prévention utilisés par FEDRIS contribue à restreindre l’accès à la reconnaissance et à l’indemnisation des tendinopathies professionnelles. Cette dérive méthodologique, en substituant des critères non prévus par le texte à ceux définis lors de l’introduction de la pathologie dans la liste, crée un décalage croissant entre la réalité clinique des tendinopathies liées au travail et leur reconnaissance administrative.
En 2024, FEDRIS refusait 84% des demandes d’indemnisation pour maladie professionnelle.
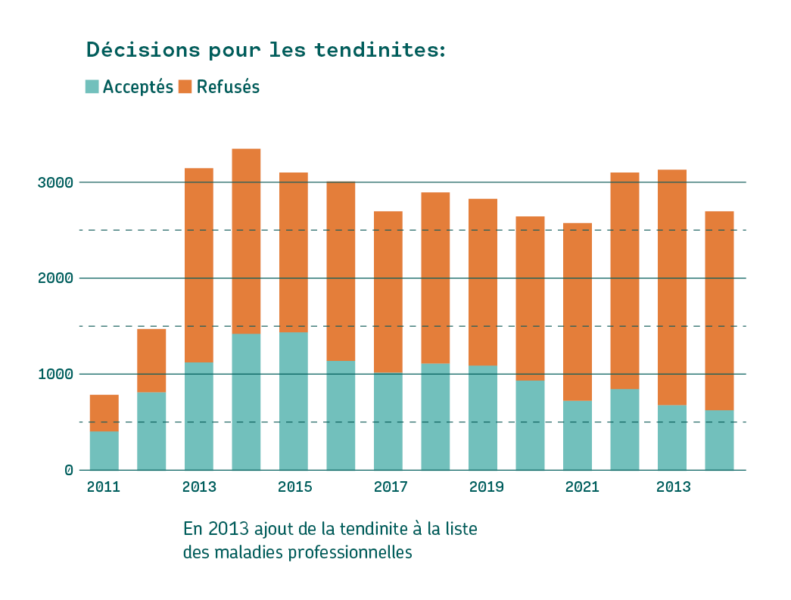
En 2013, les tendinopathies des membres supérieurs ont été intégrées au système de la liste des maladies professionnelles par l’introduction du code 1.606.22. Depuis, on observe une augmentation marquée du nombre de demandes, qui a pratiquement doublé, traduisant une meilleure identification de ces tendinopathies liées au travail. Pourtant, dans le même temps, leur taux de reconnaissance n’a cessé de diminuer, pour atteindre aujourd’hui un niveau particulièrement bas, avec à peine plus d’une reconnaissance pour cinq demandes. Cette évolution met en évidence le caractère excessivement restrictif de l’application actuelle des critères d’exposition, et interroge sur l’adéquation entre le cadre réglementaire, les méthodes d’évaluation utilisées et la réalité des atteintes tendineuses d’origine professionnelle (voir graphique).
L’opacité des critères de reconnaissance et de leur élaboration
Officiellement, les critères de reconnaissance sont définis au sein de FEDRIS par deux instances : le comité de gestion, organe paritaire composé de représentants des employeurs et des travailleurs, et le conseil scientifique, chargé d’éclairer les décisions sur la base des connaissances scientifiques disponibles. En pratique, c’est généralement le comité de gestion qui sollicite le conseil scientifique afin de proposer des critères d’exposition ou de reconnaissance pour une pathologie donnée.
L’un des problèmes majeurs du système de reconnaissance des maladies professionnelles réside dans l’opacité entourant tant la définition des critères de reconnaissance que les modalités selon lesquelles ceux-ci sont élaborés. Les travailleurs, les médecins et les experts disposent de peu d’informations sur les fondements scientifiques, juridiques ou méthodologiques qui sous-tendent ces critères, alors même qu’ils conditionnent l’accès à une reconnaissance et à une indemnisation.
Cette opacité est d’autant plus problématique que les délibérations des instances de reconnaissance sont couvertes par la confidentialité, y compris celles du conseil scientifique. Il est dès lors impossible de connaître les arguments scientifiques précis, les hypothèses retenues ou les arbitrages opérés pour justifier la majorité des critères appliqués. Cette absence de transparence prive les victimes et leurs conseils de toute possibilité de comprendre, discuter ou contester utilement les fondements des décisions prises.
Mélanome de l’uvée, cancer de la peau et COVID
Plusieurs exemples concrets illustrent cette situation. FEDRIS indique ainsi, sur son site, que le mélanome de l’uvée peut être reconnu comme maladie professionnelle chez un travailleur occupé pendant dix ans comme soudeur, considérant qu’au-delà de ce délai, le rayonnement optique constitue la cause prépondérante de la maladie 4 . Rien ne permet cependant d’affirmer qu’un mélanome survenu avant ce seuil temporel ne pourrait pas avoir une origine professionnelle, ce qui rend ce critère pour le moins arbitraire.
De même, dans un document publié fin 2022 relatif à la reconnaissance des lésions pré-cancéreuses de la peau et des cancers cutanés liés à une exposition professionnelle au soleil, FEDRIS exige une exposition minimale de 20 000 heures entre mai et septembre, soit l’équivalent de 20 à 25 années d’activité dans certaines professions telles qu’agriculteur, jardinier, couvreur ou bûcheron 5 . Là encore, on peut légitimement s’interroger sur la validité scientifique d’un tel seuil et sur l’exclusion implicite de toute pathologie survenant avant l’atteinte de cette durée.
En 2024, la cotisation pour les maladies professionnelles s’élève à environ 1,2 milliard d’euros par an mais FEDRIS a estimé ses besoins que à 258 millions d’euros.
Un autre exemple emblématique est celui de la reconnaissance du Covid-19 comme maladie professionnelle, subordonnée à l’existence d’une « flambée » au sein de l’entreprise, définie comme la survenue de cinq cas positifs sur une période de quatorze jours. Cette exigence ne reposait sur aucune justification scientifique documentée. Elle imposait en outre à la victime de fournir la preuve des résultats de tests de quatre collègues, une condition souvent irréalisable. Le caractère restrictif et arbitraire de ce critère est illustré par le nombre extrêmement faible de reconnaissances accordées sur cette base, jamais supérieur à vingt-six par an.
On peut dès lors se demander sur quelle base ces critères sont réellement fixés, tant leur élaboration semble ne pas reposer uniquement sur des considérations scientifiques. Comme l’a souligné maître Remouchamps 6, des éléments politiques et financiers semblent également entrer en ligne de compte. Cette hypothèse est renforcée par l’enquête menée par la rédaction d’#Investigation de la RTBF 7, qui a révélé des documents internes confidentiels montrant que l’impact financier des reconnaissances est explicitement discuté au sein des instances de FEDRIS.
Élaborer d’autres critères
Transparence des critères
L’un des obstacles majeurs à la reconnaissance est le manque de transparence des critères pour les travailleurs, qui ne savent souvent pas sur quelle base leurs demandes sont évaluées, d’autant que les décisions de refus sont peu motivées. En comparaison, en France, chaque maladie est associée à un tableau détaillant les critères précis d’exposition. Cette transparence permet aux travailleurs de connaître exactement ce qui sera examiné et réduit considérablement le taux de refus.
Les chiffres parlent d’eux-mêmes : l’utilisation des tableaux en France, notamment pour les troubles musculo-squelettiques (TMS), permet une approche beaucoup moins restrictive qu’en Belgique. En 2023, plus de 40 000 nouveaux TMS ont été reconnus en France, contre moins de 1 500 en Belgique. Même par rapport au nombre de travailleurs plus élevé en France, le taux de reconnaissance reste environ cinq fois plus élevé qu’en Belgique, ce qui montre l’impact positif d’une approche transparente et structurée des critères.
La notion de « nettement supérieure à la population générale »
Comme mentionné plus haut, l’article 32 définit la maladie professionnelle comme résultant d’une exposition au risque « nettement supérieure à la population générale ». Ce critère pose problème car il nécessite des études épidémiologiques précises, souvent difficiles à réaliser. Comment savoir si un travailleur est plus exposé que la population générale quand on ne connaît ni l’exposition moyenne, ni celle du groupe professionnel à risque ?
En l’absence d’études épidémiologiques, la fréquence des demandes de maladies professionnelles peut servir d’indicateur indirect d’exposition au risque. C’est sur cette logique qu’a été construit un projet collectif dans le secteur des titres-services et du nettoyage, mené par les organisations syndicales FGTB et CSC, en collaboration avec les équipes de Médecine pour le Peuple.
Pour contourner les nombreux refus individuels, plus d’une centaine de demandes de reconnaissance ont été déposées simultanément auprès de FEDRIS le 4 décembre 2024, concernant quatre pathologies : tendinopathie de l’épaule, tendinopathie du coude, tendinopathie du poignet et syndrome du canal carpien.
Ce dépôt collectif permet de mettre en lumière les limites du système actuel et de documenter le lien entre le travail et les maladies. Il constitue également un levier pour obtenir des décisions plus justes et faciliter des recours collectifs, en adoptant une perspective sectorielle : lorsqu’un secteur entier présente une augmentation significative de tendinopathies ou d’autres affections professionnelles, il est logique et pertinent de traiter la question de manière collective, plutôt que de considérer chaque demande isolément. Cette approche reflète mieux la réalité du risque dans le secteur et renforce l’impact des actions de reconnaissance et de prévention.
Une meilleure reconnaissance pour une meilleure prévention
La Cour des comptes a évalué l’impact financier si tous les refus, justifiés par une non-exposition au risque professionnel, étaient reconnus. En se basant sur les chiffres de 2024, cette modification entraînerait des dépenses supplémentaires de 17,8 millions d’euros la première année, se stabilisant autour de 33 millions d’euros les années suivantes 8 . Il est important de noter que ce coût est actuellement couvert par le régime de maladie non professionnelle, ce qui est moins avantageux pour la victime. Cette augmentation des dépenses représente une part relativement faible du budget total de FEDRIS, notamment parce que les maladies professionnelles concernent principalement des tendinopathies, qui sont des incapacités de travail temporaires de courte durée.
Reconnaître correctement les maladies professionnelles ne sert pas seulement à indemniser de manière plus juste les travailleurs ; c’est aussi un moyen de pousser les employeurs à mieux prévenir les risques.
Le système français n’est évidemment pas parfait mais il combine transparence et contrôle. Chaque maladie est associée à un tableau clair de critères, et si un travailleur ne correspond pas exactement à tous les critères, un collège de trois médecins indépendants (CRRMP, Comité régional de reconnaissance des maladies professionnelles) peut décider de la reconnaissance. Cela permet de prendre en compte les situations réelles, même atypiques, et encourage les employeurs à prévenir tous les risques, pas seulement ceux qui dépassent des seuils stricts.
En 2023, plus de 40000 nouveaux troubles musculo-squelettiques (TMS) ont été reconnus en France, contre moins de 1500 en Belgique.
Autre point important, les cotisations des employeurs évoluent selon leur sinistralité. Les entreprises avec plus d’accidents ou de maladies professionnelles paient davantage. Cette logique incite à améliorer la sécurité et la prévention. À cela s’ajoute la possibilité d’invoquer la faute inexcusable de l’employeur, qui oblige les employeurs à prendre leurs responsabilités sous peine d’indemnisation supplémentaire.
En résumé, le système français montre que la reconnaissance claire et juste des maladies professionnelles n’est pas seulement un droit pour les travailleurs : c’est aussi un outil concret pour améliorer la prévention et responsabiliser les employeurs.
Conclusions
Le nombre de demandes en maladie professionnelle n’a jamais été aussi élevé alors que le nombre d’indemnisations est au plus bas. Ce constat révèle un système de reconnaissance des maladies professionnelles défaillant. Parallèlement, le nombre de travailleurs malades à cause de leurs conditions de travail ne cesse d’augmenter, notamment en raison de l’intensification du travail, du stress, etc.
En Belgique, la responsabilisation des employeurs est quasi inexistante. Les maladies professionnelles ne sont pas suffisamment reconnues, et même lorsqu’elles le sont, elles ne sont pas spécifiquement indemnisées par les employeurs qui les causent.
Il est crucial de faire la lumière sur les critères utilisés par FEDRIS, qui ne sont pas neutres et favorisent souvent les employeurs. Oser mener le débat sur les plans médical et juridique permettrait de mieux comprendre les mécanismes de reconnaissance des maladies professionnelles et de proposer des solutions plus adaptées et plus justes pour les travailleurs affectés. Cette transparence est essentielle pour démasquer les biais systémiques et garantir une reconnaissance équitable des maladies professionnelles.
Nous sommes convaincus que la reconnaissance des maladies professionnelles et la responsabilisation des employeurs qui les causent sont des étapes essentielles pour une démarche de prévention efficace afin d’améliorer les conditions de travail et de réduire le nombre de travailleurs malades.

Footnotes
- Baromètre de l’incapacité de travail : www.inami.fgov.be/fr/statistiques/statistiques-indemnites/barometre-retour-au-travail-pour-les-salaries/taux-de-participation-nombre-entrant-et-sortant-en-incapacite-de-travail#nombre-de-personnes-entrant-en-incapacite-de-travail-de-longue-duree–audela-d-un-an
- Laurent Vogel,« De la silicose des mineurs aux lombalgies des infirmières : Réflexions critiques sur le droit des maladies professionnelles », Revue de droit social, 2015/3, p. 490.
- Calcul sur base des chiffres fournis dans les rapports statistiques de FEDRIS de 2010 à 2024
- FEDRIS :melanome_uveal_cause_par_le_rayonnement_optique_provenant_du_soudage_-_avis_cs.pdf
- FEDRIS :keratoses_actiniques_multiples_et_carcinome_spinocellulaire_-_avis_du_conseil_scientifique_-_octobre_2022.pdf, ainsi que :exposition_professionnelle_au_rayonnement_ultraviolet.pdf
- Voir l’intervention de maître Sophie Remouchamps lors du colloque de Médecine pour le peuple de 2024, publiée sur le site dans l’atelier : « La reconnaissance en maladies professionnelles : un tremplin pour la lutte et l’amélioration des conditions de travail ». https ://medecine-pour-le-peuple.be/workshop-maladies-professionnelles ?locale=fr
- #Investigation : malades au travail, quand le budget l’emporte sur la science pour reconnaître les victimes- RTBF Actus
- Cour des comptes :« Avis sur la proposition de loi modifiant l’article 32 des lois coordonnées relatives à la prévention des maladies professionnelles et à la réparation des dommages résultants de celles-ci, coordonnées le 3 juin 1970, visant à faciliter la reconnaissance des maladies professionnelles », 2025 Doc 56 0240/003.




